Intestin irritable
Symptômes et diagnostic
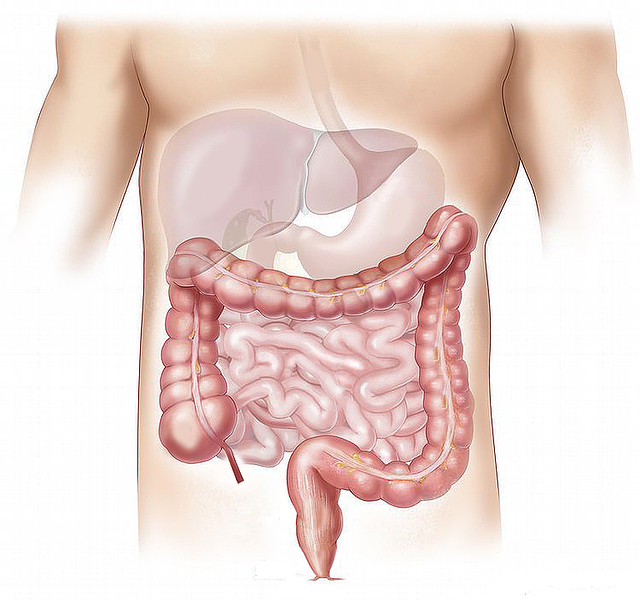
Le syndrome de l’intestin irritable (SII, aussi appelé syndrome du côlon irritable) est un trouble digestif qui se définit par des douleurs et malaises localisés dans l’intestin.
Ce n’est pas une maladie à proprement parler, car aucune lésion organique ne le caractérise : c’est un ensemble de symptômes, sans cause ni conséquence grave, mais pouvant impacter très négativement la qualité de vie.
Les principaux signes de la maladie sont :
- Les troubles du transit : diarrhée, constipation, ou alternance des deux.
- Les douleurs : localisées dans le bas ventre, elles se manifestent le plus souvent sous forme de spasmes.
- L’inconfort : il est dû à d’importants ballonnements, en permanence ou après les repas. Il est également dû à des troubles de la digestion. Dans tous les cas, ils provoquent une gêne importante.
Le SII est un trouble chronique : pour poser le diagnostic, le médecin s’assure notamment que les symptômes sont présents au moins un jour par semaine, et durent depuis plus de six mois.
Le diagnostic du SII se fait “en creux” : on parle de colon irritable lorsque les trois symptômes sont présents, et que d’éventuelles causes organiques ont été éliminées par les examens médicaux (notamment coloscopie et examens sanguins). Pour le patient, cette particularité est à la fois rassurante (il n’est pas malade) et frustrante (ses maux n’ont aucune origine connue, et donc pas de traitement de référence).
Épidémiologie
Véritable “mal du siècle”, le côlon irritable concernerait 7 à 21% de la population générale1. Il s’agit du trouble le plus fréquemment diagnostiqué par les gastro-entérologues. Des études montrent que les femmes sont plus touchées, ou du moins plus enclines à consulter pour le SII2.
Causes et facteurs déclenchants
Cette maladie n’a pas de cause certaine connue. Cependant, plusieurs facteurs peuvent la déclencher.
Infection
Souvent, le déclenchement du syndrome fait suite à une infection gastro-intestinale. D’après plusieurs études3, 4 à 36% des patients qui contractent une infection développent ensuite un intestin irritable : c’est-à-dire que le transit intestinal reste altéré, ou que des douleurs et inconforts persistent. On parle alors de syndrome post-infectieux.
Alimentation
L’alimentation n’est pas une cause directe, mais certains aliments peuvent majorer les troubles du SII. Par exemple, une étude suédoise menée sur 330 patients révèle que chez 61% d’entre eux, les symptômes surviennent après les repas ; cette étude a également permis d'identifier des “aliments coupables” 4. Une autre recherche met en évidence une hypersensibilité au gluten et au lactose chez 20% des patients5.
Plus récemment, le régime pauvre en FODMAP a envahi les recommandations diététiques. En effet, par leur action sur certaines bactéries présentes dans le côlon, ces sucres fermentescibles majorent les douleurs et les ballonnements6.
Cependant, aucun régime d’exclusion ne permet de soulager les symptômes de cette maladie à coup sûr.
Anomalies de la sensibilité à la douleur
La sensibilité à la douleur et aux mouvements intestinaux est un autre facteur d’explication du SII. En effet, les personnes atteintes sont plus susceptibles de percevoir comme inconfortables ou douloureux des mouvements qui ne sont pas ressentis par le sujet sain. Cette piste a été confirmée par des tests de distension7 8: les patients souffrant du SII sont sensibles à des niveaux de distension du côlon et du rectum inférieurs à ceux des sujets sains.
Des recherches ont aussi montré une anomalie des contrôles de la moelle épinière sur les signaux de douleur allant de l’intestin au cerveau : chez les personnes atteintes de SII, les zones cérébrales activées lors de la distension du côlon ne sont pas les mêmes que chez les sujets sains9.
Stress
Beaucoup de patients remarquent une corrélation entre leur niveau de stress et l’apparition des symptômes . Ils peuvent être déclenchés ou majorés par certaines situations (changements, voyages, activité professionnelle...). A l’inverse, les week-ends et périodes de repos s’accompagnent généralement d’un soulagement.
En effet, le stress altère le fonctionnement du système nerveux central (sensibilisation des neurones, hyperexcitation). Cette stimulation impacte l’axe cerveau-intestin, avec notamment : une modification des contractions de l’intestin, une sensibilité accrue aux signaux de douleur, mais aussi une altération de la flore intestinale10.
Terrain psychologique
Plus globalement, les personnes souffrant du SII présentent un terrain psychologique commun. Une étude française11 met en évidence des caractéristiques récurrentes chez les patients, notamment : mauvaise estime de soi, anxiété, introversion sociale, hypocondrie, ou de nombreux chocs psychologiques.
Plusieurs recherches ont établi une corrélation entre l’intestin irritable, l’anxiété et la dépression : en effet, ces dernières concernent 50 à 90% des personnes souffrants de SII12.
Aussi, notons que le lien entre intestin et cerveau est bidirectionnel : les facteurs psychologiques déclenchent et amplifient les troubles ; mais en retour, une mauvaise flore intestinale, et l’inconfort digestif, impactent négativement l’état psychologique du patient.
C’est notamment sur ce mécanisme en boucle, et sur les seuils de perception de la douleur, que l’hypnose peut intervenir pour améliorer la qualité de vie.
Traitements
Il n’existe pas de traitement de référence du côlon irritable. Toutefois, des mesures diététiques et d’hygiène de vie, ainsi que certains médicaments, peuvent améliorer les symptômes.
Alimentation
Des mesures de bon sens permettent d’atténuer les symptômes : par exemple, réduire l’alcool, le chocolat, les matières grasses et le café, qui sont irritants et augmentent les contractions de l’intestin. Aussi, on recommande de boire beaucoup d’eau, et de consommer des fibres solubles. Réduire les FODMAP permet de limiter les ballonnements et les gaz. Cependant, aucun régime d'exclusion n'est officiellement reconnu comme efficace.
Médicaments
Dans certains cas, des médicaments peuvent être prescrits.
- En cas de constipation : suppléments de fibres et laxatifs osmotiques (qui augmentent l’appel d’eau au niveau du côlon)
- En cas de diarrhée : suppléments de fibres et antidiarrhéiques
- Pour soulager les douleurs : antispasmodiques, voire antidépresseurs (à faible dose)
Réduction du stress et prise en charge psychologique
Le sport, la relaxation, ou encore le yoga, permettent de mieux gérer le stress et donc de limiter la survenue des symptômes. Pour une prise en charge plus profonde de l’anxiété, la psychothérapie est souvent recommandée. Plusieurs techniques existent : thérapie cognitivo-comportementale, psychothérapie classique, ou encore hypnose.
Parce qu’elle agit sur le fonctionnement inconscient du corps et de l’esprit, l’hypnose est particulièrement efficace pour réguler les mouvements intestinaux et la sensibilité à la douleur.
Efficacité de l’hypnose
La littérature abonde sur l’intestin comme “deuxième cerveau” et la composante psychologique des maux digestifs. De plus en plus, le côlon irritable est envisagé sous son aspect émotionnel, nerveux et neurologique : les recherches s’intéressent à l’axe intestin-cerveau, plus qu’à l’intestin seul12 13.
Dans ce contexte, l’hypnose thérapeutique permet de soulager le côlon irritable. Ces dernières années, de nombreuses recherches ont montré sa pertinence, et l'amélioration de la santé des individus touchés par cette maladie.
Effets à moyen terme
Une étude14 a notamment été menée en 2016, sur 354 personnes divisées en trois groupes : le premier ayant suivi des séances d’hypnose individuelle, le deuxième des séances collectives, et le troisième ayant reçu un soutien psychologique classique (groupe contrôle).
Les résultats montrent la plus grande efficacité de l’hypnose.
Dans le groupe ayant reçu les séances individuelles d'hypnose, 40% des patients ont noté une amélioration des symptômes du colon irritable et de leur qualité de vie.
Dans celui ayant reçu les séances collectives, 33% ; contre seulement 17% dans le groupe contrôle. Aussi, ces améliorations se sont maintenues neuf mois après l’arrêt des séances.
L'hypnose aussi efficace qu'un régime
Une autre étude intéressante15 compare les effets d’un régime pauvre en FODMAP à ceux de l’hypnothérapie sur les troubles physiques et psychologiques du SII : il apparaît que le soulagement des symptômes physiques est aussi important chez les patients soumis à l’hypnose que chez ceux ayant suivi le régime.
Ce constat confirme l’impact des mécanismes psychologiques et nerveux sur les manifestations physiques du côlon irritable.
L'hypnose est donc efficace pour diminuer les symptômes du colon irritable.
Un mécanisme d'action encore flou
L’hypnose aurait un impact sur la motilité intestinale de patients atteints du syndrome du colon irritable16. Une étude menée sur 38 patients rapporte également qu’après dix séances d’hypnose, de légers changements ont été observés au niveau de leur microbiome (ensemble des micro-organismes vivant dans l’intestin)17.
Toutefois, les résultats de ces études sont encore insuffisants : le mécanisme d’action concret de l’hypnose sur l’axe intestin-cerveau demande à être décrit plus précisément19.
Stratégies thérapeutiques et thérapies
En hypnose ericksonienne, c’est en premier lieu la connaissance du patient qui va orienter les choix thérapeutiques. Lors de la première séance, le thérapeute interroge le patient pour connaître l’origine et les modes de déclenchement de son intestin irritable.
Il s’agit notamment de savoir si un traumatisme ou un contexte de vie particulier (deuil, stress professionnel...) est à l’origine du trouble. Le patient décrit également les mécanismes déclenchant ses ses crises, pour identifier les émotions, pensées et comportements sources de stress.
Le travail en hypnose peut alors se faire, dans trois directions principales : premièrement, une rééducation des perceptions ; ensuite, la gestion des émotions ; enfin, un travail de fond sur les causes profondes du trouble est souvent nécessaire.
Sensations corporelles et perception de la douleur
Comme les douleurs et l’inconfort du colon irritable sont liés à une hypersensibilité, il est possible d’atténuer, avec l'hypnose, les symptômes en travaillant sur les perceptions et les seuils de douleur. Sous hypnose, on peut apprendre à se familiariser avec des sensations digestives normales, autrefois perçues comme douloureuses et désagréables.
Une autre technique consiste à réduire la douleur par le détournement de l’attention : le patient est invité à focaliser celle-ci non plus sur son bas-ventre, mais sur les autres parties de son corps.
Grâce à des visualisations et à des suggestions adaptées, l’hypnose peut également permettre de réguler les mouvements intestinaux : les suggestions hypnotiques sont un moyen très puissant de contrôler (ou de laisser faire) le corps, en particulier l’intestin.
Gestion du stress et des émotions
Plus globalement, pour limiter la fréquence et l'intensité des crises, une part du travail consiste à réduire les niveaux de stress et d’anxiété.
Sous hypnose, le patient peut d’abord identifier et libérer les causes de son stress. D’autre part, l’état hypnotique, qui se caractérise par une relaxation profonde, nous apprend à revenir au calme, et permet donc de reprendre confiance.
De nombreuses images, métaphores et suggestions existent pour installer un état interne de sérénité, dont les répercussions sur le système nerveux central, l’axe intestin-cerveau et les muscles du système digestif sont immédiatement perceptibles.
Pour résumer, il s’agit de montrer au patient qu’il est capable de gérer son stress, que cela permet de réduit les symptômes de la maladie, et qu’il est donc en capacité de s’auto-guérir.
Causes psychologiques sous-jacentes
Comme il arrive que le SII se déclare suite à un traumatisme, et qu’il s’installe globalement chez des personnes ayant un certain profil psychologique (11), il est pertinent d’effectuer un travail en psychothérapie et en hypnose sur les problématiques profondes du patient.
En effet, l’hypnose est très pertinente pour surmonter les traumatismes, mais aussi pour renforcer la confiance en soi, gérer l’anxiété, les peurs et les phobies.
Durée de la thérapie
L’hypnose est très efficace pour diminuer les syndromes du colon irritable : deux à trois séances suffisent. En fonction des autres problématiques, et pour maintenir le mieux-être dans la durée, d’autres séances peuvent être nécessaires.
Dangers et précautions
Avant d’envisager l’hypnose, il est préférable de consulter un gastro-entérologue pour vos troubles digestifs. Celui-ci s’assurera d'abord que vous ne souffrez d’aucune maladie, en pratiquant les examens nécessaires. En l’absence de maladie grave, l’hypnose peut être recommandée.
En outre, si vous suivez un traitement médicamenteux, demandez toujours l’avis de votre médecin avant de l’arrêter.
Enfin, en cas de maladie mentale dissociative (schizophrénie, paranoïa, trouble bipolaire), l'hypnose est contre-indiquée, car elle peut provoquer des bouffées délirantes.
Questions fréquentes
L'hypnose peut-elle apaiser un colon irritable ?
L'état de relaxation de l'hypnose permet d'atténuer et de mieux gérer les douleurs de l'intestin irritable. Elle permet également de réduire les pics de stress qui déclenchent les crises.
Quelles sont les méthodes ?
L'hypnose pour apaiser le colon irritable apprend à :
1.Gérer le stress et les émotions
2. Se réconcilier avec les sensations digestives
3.Traiter des problèmes de fond, comme l'anxiété
Y a-t-il des précautions à prendre ?
Le suivi en hypnose n'est efficace que si vous ne souffrez d'aucune maladie digestive. Il faut donc au préalable consulter un gastro-entérologue et faire des examens.
- 1: Chey WD, Kurlander J, Eswaran S. Irritable bowel syndrome: a clinical review. JAMA. 2015 Mar 3;313(9):949-58. doi: 10.1001/jama.2015.0954. Review. PubMed PMID: 25734736🔗 https://www.ncbi.nlm.nih.gov/pubmed/25734736
- 2: Harris LA, Umar SB, Baffy N, Heitkemper MM. Irritable Bowel Syndrome and Female Patients. Gastroenterol Clin North Am. 2016 Jun;45(2):179-204. doi: 10.1016/j.gtc.2016.02.001. Review. PubMed PMID: 27261893.🔗 https://www.ncbi.nlm.nih.gov/pubmed/27261893
- 3: Sadeghi A, Biglari M, Nasseri Moghaddam S. Post-infectious Irritable Bowel Syndrome: A Narrative Review. Middle East J Dig Dis. 2019 Apr;11(2):69-75. doi: 10.15171/mejdd.2019.130. Epub 2019 Mar 25. Review. PubMed PMID: 31380002; PubMed Central PMCID: PMC6663289.🔗 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6663289/
- 4: Simren M, Mansson A, Langkilde AM, Svedlund J, Abrahamsson H, Bengtsson U, Bjornsson ES. Food-related gastrointestinal symptoms in the irritable bowel syndrome. Digestion 2001;63:108-15.🔗 https://www.karger.com/article/Abstract/51878
- 5: Carroccio A, Brusca I, Mansueto P, Pirrone G, Barrale M, Di Prima L, Ambrosiano G, Iacono G, Lospalluti ML, La Chiusa SM, Di Fede G. A cytologic assay for diagnosis of food hypersensitivity in patients with irritable bowel syndrome. Clin Gastroenterol Hepatol. 2010 Mar;8(3):254-60.🔗 https://www.ncbi.nlm.nih.gov/pubmed/19932763
- 6: Staudacher HM, Irving PM, Lomer MC, Whelan K. Mechanisms and efficacy of dietary FODMAP restriction in IBS. Nat Rev Gastroenterol Hepatol 2014;11:256-66.🔗 https://www.ncbi.nlm.nih.gov/pubmed/24445613
- 7: van Wanrooij SJ, Wouters MM, Van Oudenhove L, Vanbrabant W, Mondelaers S, Kollmann P, Kreutz F, Schemann M, Boeckxstaens GE. Sensitivity testing in irritable bowel syndrome with rectal capsaicin stimulations: role of TRPV1 upregulation and sensitization in visceral hypersensitivity? Am J Gastroenterol. 2014 Jan;109(1):99-109.🔗 https://www.ncbi.nlm.nih.gov/pubmed/24189713
- 8: Bouin M, Plourde V, Boivin M, Riberdy M, Lupien F, Laganière M, Verrier P, Poitras P. Rectal distention testing in patients with irritable bowel syndrome: sensitivity, specificity, and predictive values of pain sensory thresholds. Gastroenterology. 2002 Jun;122(7):1771-7🔗 https://www.ncbi.nlm.nih.gov/pubmed/12055583
- 9: Icenhour A, Witt ST, Elsenbruch S, Lowén M, Engström M, Tillisch K, Mayer EA, Walter S. Brain functional connectivity is associated with visceral sensitivity in women with Irritable Bowel Syndrome. Neuroimage Clin. 2017 Jun 2;15:449-457.🔗 https://www.ncbi.nlm.nih.gov/pubmed/28649489
- 10: Fukudo S. Stress and visceral pain: focusing on irritable bowel syndrome. Pain. 2013 Dec;154 Suppl 1:S63-70. doi: 10.1016/j.pain.2013.09.008. Epub 2013 Sep 8. Review. PubMed PMID: 24021863.🔗 https://www.ncbi.nlm.nih.gov/pubmed/24021863
- 11: Bouchoucha Michel, Mary Florence, Bon Cyriaque, Bejou Bakhtiar, Airinei Gheorges, Benamouzig Robert, Profil psychologique du syndrome de l'intestin irritable et de ses différents sous-types🔗 https://www.snfge.org/content/profil-psychologique-du-syndrome-de-lintestin
- 12: Lydiard RB. Irritable bowel syndrome, anxiety, and depression: what are the links? J Clin Psychiatry. 2001;62 Suppl 8:38-45; discussion 46-7. Review. PubMed PMID: 12108820.🔗 https://www.ncbi.nlm.nih.gov/pubmed/12108820
- 13: Qin HY, Cheng CW, Tang XD, Bian ZX. Impact of psychological stress on irritable bowel syndrome. World J Gastroenterol. 2014 Oct 21;20(39):14126-31. doi: 10.3748/wjg.v20.i39.14126. Review. PubMed PMID: 25339801🔗 https://www.ncbi.nlm.nih.gov/pubmed/25339801
- 14: Pellissier S, Bonaz B. The Place of Stress and Emotions in the Irritable Bowel Syndrome. Vitam Horm. 2017;103:327-354. doi: 10.1016/bs.vh.2016.09.005. Epub 2016 Nov 23. Review. PubMed PMID: 28061975.🔗 https://www.ncbi.nlm.nih.gov/pubmed/28061975
- 15: Flik CE, Laan W, Zuithoff NPA, van Rood YR, Smout AJPM, Weusten BLAM, Whorwell PJ, de Wit NJ. Efficacy of individual and group hypnotherapy in irritable bowel syndrome (IMAGINE): a multicentre randomised controlled trial. Lancet Gastroenterol Hepatol. 2019 Jan;4(1):20-31🔗 https://www.thelancet.com/journals/langas/article/PIIS2468-1253(18)30310-8/fulltext
- 16: Peters SL, Yao CK, Philpott H, Yelland GW, Muir JG, Gibson PR. Randomised clinical trial: the efficacy of gut-directed hypnotherapy is similar to that of the low FODMAP diet for the treatment of irritable bowel syndrome. Aliment Pharmacol Ther. 2016 Sep;44(5):447-59.🔗 https://www.ncbi.nlm.nih.gov/pubmed/27397586
- 17: Lindfors P, Törnblom H, Sadik R, Björnsson ES, Abrahamsson H, Simrén M. Effects on gastrointestinal transit and antroduodenojejunal manometry after gut-directed hypnotherapy in irritable bowel syndrome (IBS). Scand J Gastroenterol. 2012 Dec;47(12):1480-7.🔗 https://www.ncbi.nlm.nih.gov/pubmed/23094932
- 18: Peter J, Fournier C, Keip B, Rittershaus N, Stephanou-Rieser N, Durdevic M, Dejaco C, Michalski M, Moser G. Intestinal Microbiome in Irritable Bowel Syndrome before and after Gut-Directed Hypnotherapy. Int J Mol Sci. 2018 Nov 16;19(11).🔗 https://www.ncbi.nlm.nih.gov/pubmed/30453528
- 19: Simrén M. Hypnosis for irritable bowel syndrome: the quest for the mechanism of action. Int J Clin Exp Hypn. 2006 Jan;54(1):65-84. Review. PubMed PMID: 16316884.🔗 https://www.ncbi.nlm.nih.gov/pubmed/16316884
